Voor veel mensen zijn alle hersentumoren hetzelfde en per definitie kwaadaardig, de realiteit is enigszins anders. Er zijn verschillende types van tumoren met hun eigen vooruitzichten (prognoses). En zelfs dan is nog elk geval anders.
De meest voorkomende tumoren zijn:
Gliomen ontstaan in de hersenen zelf, in het steunweefsel rondom de hersencellen. Er zijn twee types van gliomen afhankelijk van het type steunweefsel van waaruit de tumor groeit. Tumoren die afkomstig zijn uit de astrocyten noemt men astrocytomen, degene die groeien uit de oligodendrocyten heten oligodendrogliomen. Vaak zijn het mengvormen, die ook wel oligo-astrocytomen worden genoemd. Wanneer de anatoom-patholoog een biopsie van een gliomateuze tumor of de verwijderde gliomateuze tumor bekijkt, kan hij die aan de hand van een aantal eigenschappen indelen in vier graden:
Graad I en II: laaggradig, er zijn geen kenmerken van kwaadaardigheid te zien
Graad III: er zijn kenmerken van kwaadaardigheid te zien
Graad IV: hooggradig, er is een sterke groei
Deze gradering zegt niet alles over het biologisch gedrag van de tumor. Laaggradige tumoren kunnen soms ontaarden en hooggradige tumoren kunnen soms trager groeien dan verwacht.
Hooggradige gliomen worden zoveel mogelijk operatief verwijderd. Hierbij wordt gebruik gemaakt van fluorescentietechniek, neuronavigatietechniek en ultrasone aspiratie. Eventuele tumorresten worden met chemotherapie en nabestraling behandeld.
Wanneer de tumor zich bevindt op een plaats in de hersenen die moeilijk bereikbaar of functioneel erg belangrijk is, wordt opereren te risicovol of zelfs onmogelijk. In dat geval kan enkel bestraling al dan niet in combinatie met chemotherapie als behandeling aangeboden worden. Deze bestraling wordt zo nauwkeurig mogelijk op het letsel gericht om zo de nevenwerkingen op de hersenen te beperken.
Bij laaggradige gliomen wordt een radicale resectie uitgevoerd indien de locatie van de tumor dit toelaat. Bij delicaat gelegen laaggradige tumoren wordt soms slechts een deel (veilig) verwijderd en indien dit ook onmogelijk is, wordt een afwachtende houding aangenomen met radiologische opvolging via regelmatige NMR onderzoeken.
Een meningeoom is een tumor die ontstaat in en vaak verkleefd is met het hersenvlies. Dit betekent dat een meningeoom overal kan voorkomen waar zich hersenvliezen bevinden, dus rond de hersenen en het ruggenmerg. Een meningeoom is meestal goedaardig, wat wilt zeggen dat de tumor niet snel groeit, dat hij geen omliggend weefsel aantast en dat hij niet uitzaait. Maar een meningeoom kan erg groot worden en door zijn volume diep indrukken op het hersenoppervlak. Afhankelijk van de lokalisatie in de hersenen kan deze in wezen goedaardige tumor toch een ernstige bedreiging vormen voor de functionaliteit van de patient.
Aangezien meningeomen traag groeien, kunnen deze tumoren grote volumes aannemen alvorens ontdekt te worden.
Grote meningeomen worden operatief verwijderd. Eventuele restletsels na de operatie of moeilijk te bereiken kleinere letsels kunnen worden behandeld met radiochirurgie. Chemotherapie of bestraling zijn niet nodig.
Een metastase is een uitzaaiing van een kwaadaardige kanker elders in het lichaam (bv. long-, borst- of huidkanker) naar de hersenen. Aangezien dit een tumor is die niet ontstaan is uit cellen in of rond de hersenen spreekt men hier van een secundaire tumor. Metastasen vormen (vaak meerdere) bolvormige massa’s in de hersenen, soms ook in het schedelbot of aan de hersenvliezen.
Aangezien het bij metastasen gaat om uitzaaiingen van een kanker die eerder al elders in het lichaam begon, wordt de behandeling van dit soort tumoren geval per geval besproken op een MOC (Multidisciplinair neuro-oncologisch consult) door een team van oncologen, neurologen en neurochirurgen. De keuze van de behandeling is afhankelijk van de primaire aard van de tumor, van de conditie en de leeftijd van de patiënt en de verspreiding van de oorspronkelijk kanker.
Indien operatief bereikbaar en indien het gaat om een enkel letsel wordt meestal de optie genomen de metastase operatief te verwijderen, Indien de metastase in een functionele zone ligt en bijgevolg chirurgische resectie uiterst risicovol is wordt meestal radiochirurgisch behandeld. In vele gevallen is tevens een nabehandeling met bestraling of chemotherapie te voorzien.
De beslissing tot behandeling wordt genomen in overleg met de patiënt. Het doel van de behandeling is het verlengen van het leven, maar vooral het verbeteren van de kwaliteit ervan.
Een hersentumor kan verschillende klachten veroorzaken, afhankelijk van het deel van de hersenen waarin de tumor zich bevindt . Voorbeelden van symptomen zijn:
Om de ingreep veiliger en preciezer te maken, maakt de neurochirurg gebruik van neuronavigatie. De dag voor de operatie wordt een MRI of CT-scan gemaakt waarvan de computer een driedimensionaal beeld berekent. Op het hoofd van de patiënt worden een aantal goed te identificeren punten aangewezen zoals b.v. de neusrug, de gehoor¬gangen, de oogkasranden of kleine stickers die voor het MRI-onderzoek op het hoofd aangebracht zijn. Ook de instrumenten van de chirurg zijn voorzien van herkenningspunten. De infraroodcamera's in de operatiekamer registreren en vergelijken de punten met het driedimensionale model van de MRI in de navigatiecomputer. Zo kan de neurochirurg op de MRI perfect zien waar exact hij bezig is.
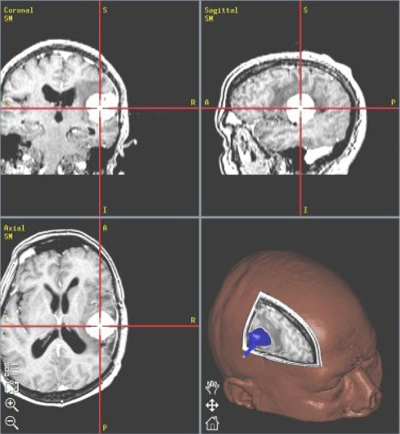
Om een tumor te verwijderen, moet de schedel uiteraard worden geopend. De chirurg zal een stukje bot weghalen dat aan het einde van de operatie wordt teruggeplaatst. Dit noemt men een botluik. Aangezien door het navigatiesysteem de plaats waar de tumor zich bevindt exact op voorhand kan worden bepaald, kan dit botluik zo klein mogelijk worden gehouden.
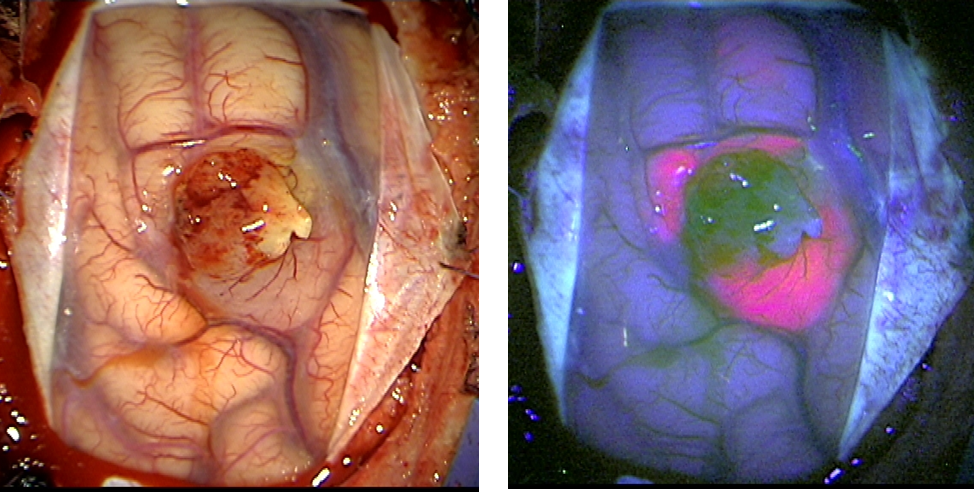
Bij bepaalde hersentumoren (vooral vermoedelijk maligne tumoren) wordt gebruikt gemaakt van een fluorescentietechniek. Hierbij krijgt de patient enkele uren voor de ingreep een product (5-ALA= 5 amino-lavelaanzuur) te drinken dat zich concentreert in de tumor en tijdens de ingreep de tumor onder specifiek licht doet opgloeien. Hierdoor kan de grens tussen normaal en tumorweefsel beter worden afgelijnd. Deze techniek vraagt wel afscherming van licht (zowel daglicht als kunstmatig licht) vanaf het drinken van de vloeistof tot 20 uur nadien.
Na de operatie wordt de patiënt 24u naar de intensive care gebracht voor observatie, nadien verblijft hij/zij op de afdeling neurochirurgie.
Bepaalde letsels in de hersenen kunnen radiochirurgisch behandeld worden, de neurochirurg hoeft dan de schedel niet te openen. Deze techniek kan worden toegepast voor:
Waar deze radiochirurgie vroeger werd uitgevoerd na het plaatsen van een metalen ring op het hoofd van de patiënt kan dit nu veel eenvoudiger. De actuele voorbereiding bestaat uit een bezoek aan het ziekenhuis met het maken van een zogenaamd “masker” waarbij een gedetailleerde afdruk van het aangezicht wordt genomen. Dit masker is dus individueel aangepast en dient om het hoofd van de patiënt te immobiliseren t.o.v. de bestralingstafel. Er wordt tevens een planningsNMR gemaakt. Dit gebeurt ambulant. Ook de behandeling zelf gebeurt volledig ambulant waarbij de patient op het stralingsapparaat wordt gepositioneerd met het masker. De bestraling zelf neemt ongeveer 30 min in beslag. De patient kan nadien het ziekenhuis verlaten. Begeleiding naar huis door familie of een kennis is wel aangewezen.
Download hier de brochure Radiochirurgie bij hersenletsels